“沉默的杀手”——肠息肉
“沉默的杀手”——肠息肉
如今,随着人们生活水平的提高,饮食结构发生了很大的改变,以前是整天粗粮蔬菜,难得吃点荤菜,现在吃香喝辣,高脂高热量已是日常标配,那么结肠的“工作”负荷也是越来越大,出现的问题也越来越多。肠镜,作为近距离直视下的一种检查结肠的重要手段,正被越来越多的人接受。肠息肉是肠镜检查最常见的一个诊断报告,肠息肉是什么呢,一定会癌变吗?下面,我们来揭开它的真面目。
什么是肠息肉?
肠息肉是指突出于肠腔粘膜表面的隆起,它大小不一,数毫米到数厘米,个数不等,一个到数个甚至上百个,形状多样,有扁平状、半球状、球状、分叶状等等。它的检出率随着年龄的增加而升高,男性多见(男性高出女性1.5-2.5倍)。它的起因仍然是个谜,根据目前的研究发现,跟息肉发生相关的因素有:
1. 饮食因素,长期进食高脂肪、高蛋白、低纤维性饮食者结直肠息肉的发生率明显增高。微信图片_20200823162712
2. 遗传因素,家族成员中有人患有腺瘤性息肉时,其他成员发生结直肠息肉的可能性明显升高。
3. 肠道炎症疾病,结肠黏膜的慢性炎症病变是导致炎症性息肉发生的主要原因。
4. 其他因素,超重、高水平胆固醇、高水平甘油三酯、合并糖尿病等内在因素,以及吸烟、饮酒等外在因素有关。
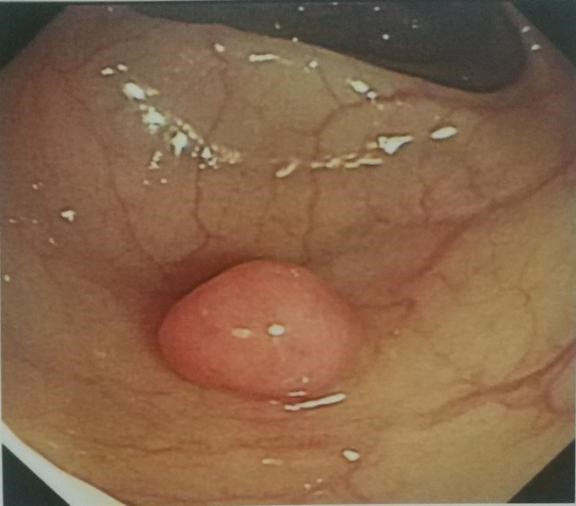
肠息肉的危害
在明确病理前,这个隆起的“肉疙瘩”都叫息肉。其实它有很多种类型,最终发展的结局也大不一样。大的分类包括非肿瘤性息肉和肿瘤性息肉。
1. 非肿瘤性息肉如增生性息肉,炎症性息肉,癌变可能性极低。
2. 肿瘤性息肉包括管状腺瘤,绒毛状腺瘤,混合状腺瘤,管状腺瘤等,有一定的癌变机会,是癌前病变,应积极处理。大肠腺瘤演变成癌所需的时间为5~15年。并非所有腺瘤都会发生癌变,大肠腺瘤癌变的影响因素包括:腺瘤大小、数目、组织病理学类型、大体类型、不典型增生程度及腺瘤患者性别年龄等因素。
癌变
肠息肉是一个“沉默的杀手”,因为它潜伏在肠道内,缓慢地长大,悄悄地恶变,大多数都没有特别的症状。我们能发现它常常是因为一些肠道的不适,如腹痛,腹胀,大便习惯改变等进行肠镜检查,或者常规的肠镜体检而被发现。研究表明,大约有超过90%的大肠癌是由肠息肉演变而来,而根据中国国家癌症中心公布的近20年的数据,中国结直肠癌发病率和死亡率在不断升高,显而易见,肠息肉就是罪魁恶首。
如何应对?
对于息肉的性质,没做病理之前,一切诊断只是猜测,不切除它,留在体内毕竟是一个“不定时炸弹”,是好是坏不清楚。若是恶性,自然不必说,要尽早切除。如果是肿瘤性息肉,也要尽早切除,随着时间的推移,息肉的增大,数目的增加,癌变机会也迅速增大,直径超过2cm的腺瘤近半数会恶变成癌。因为病理检查是确定息肉性质的“金标准”,所以切除是即可以确诊它的病理,又达到治疗的效果。
结肠腺瘤的治疗方法有:内窥镜治疗、手术治疗等。肠息肉切前必须做活检,病理结果大致上决定了治疗的方案。一般的息肉,内镜下都可以轻松干掉。内窥镜治疗包括高频电切除(电凝器灼除、活检钳凝切、圈套凝切、EMR、ESD)、微波治疗和激光治疗等。对于一些息肉较大,恶性程度高(如高级别上皮内瘤变)的息肉,内镜治疗困难时就要选择外科手术的方法了。
复查的重要性
切除以后我们就可以高枕无忧了吗,还不够,不可前功尽弃,记得要定期复查。复查的原因在于:
1、一次肠镜,由于多种原因(比如肠道准备充分、医师经验、设备等的影响),可能会有一些小的“漏网之鱼”。
2、喜欢长息肉的人还可能再次长出来。
3、由于上次切除不彻底,留有残根,有可能“春风吹又生”。
因此,切除后,要遵医嘱进行定期复查。
这个“沉默的杀手”并不可怕,它的克星就是肠镜,因为肠镜技术,能早早发现肠息肉,也避免了息肉可能诱发的各种潜在危险,尤其是避免了很多结肠癌的发生。